Высокая температура, озноб и повышенное потоотделение являются первыми симптомами малярии (малярии), тропического паразитарного заболевания, вызываемого инфекционной малярией и передаваемого москитом-молью (Anopheles maculipennis). Планируя поездку в тропические и субтропические регионы, помните о риске заразиться малярией, проконсультируйтесь с врачом о возможности приема противомалярийных препаратов, а при появлении симптомов болезни своевременно ее лечите.
Малярия — это современное название тропической болезни, вызываемой простейшими — микробами малярии. Раньше это называлось лихорадкой, имея в виду один из самых распространенных симптомов инфекции, то есть лихорадку с ознобом. Малярия диагностируется в основном в тропических и субтропических странах и у возвращающихся туристов, например из таких стран и регионов, как: Карибский бассейн, Мексика, Центральная Америка, Индийский субконтинент, страны Африки к югу от Сахары, Океания, Юго-Восточная Азия, Вьетнам, Камбоджа и Таиланд. В тропических странах благоприятные условия для развития бабочек — температура воздуха колеблется в пределах 16-33 ° C, а влажность воздуха выше 60%.
В Польше ежегодно проходят лечение от малярии несколько десятков человек, обычно это туристы, возвращающиеся из регионов с высоким риском малярии. Из-за того, что малярия в Польше встречается редко, болезнь не всегда быстро диагностируется и должным образом лечится, а случаи малярии у поляков чаще, чем у западных европейцев, заканчиваются смертью.
Типы малярийных паразитов
Малярия человека вызывается пятью видами паразита Plasmodium:
Plasmodium ovale (овальная чума), Plasmodium knowlesi (обезьянья слива), Plasmodium vivat (подвижная чума), Plasmodium malariae (полосатая слива), Plasmodium falciparu (серповидная чума)
Наиболее частыми инфекциями являются подвижные споры (около 80% случаев малярии) и серповидные споры. Серповидно-клеточная анемия вызывает наиболее тяжелую форму заболевания и чаще всего приводит к смерти (хотя на нее приходится около 15% инфекций, на нее приходится около 90% смертей у больных малярией).
Как передается малярия?
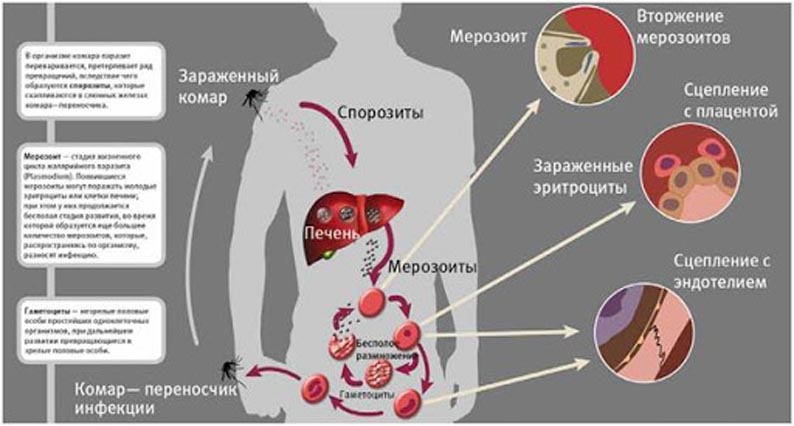
Жизненный цикл малярийного паразита требует двух хозяев:
самка комара Anopheles — конечный хозяин человека — промежуточный хозяин.
Когда человека укусила инфицированная самка комара, микробы паразита попадают в их кровь. Они попадают в клетки печени (гепатоциты), где трансформируются и размножаются в течение 1-3 недель (без паразитов в крови). На этом этапе пациент еще не ощущает никаких симптомов заболевания. На следующем этапе паразит возвращается в кровоток, где атакует красные кровяные тельца (красные кровяные тельца). В этот момент появляются симптомы болезни, особенно высокая температура. Другой укус самки комара заразит ее и сможет передать болезнь дальше.
Симптомы малярии
Первые симптомы малярии не очень характерны, их легко принять за грипп или другие вирусные инфекции.
Первые симптомы малярии:
- высокая температура,
- озноб,
- обильное потоотделение с последующим падением температуры тела.
В зависимости от того, с каким типом спор мы имеем дело, приступы лихорадки возникают с разной частотой. Например, при подвижной или овальной малярии лихорадка возникает каждые 48 часов; для полосатой паразитарной малярии — каждые 72 часа.
Со временем появляются другие симптомы, например: по разрушению эритроцитов:
анемия, учащенный пульс, головная боль, тошнота, рвота, диарея.
Выявление малярии
Заподозрить малярию можно у людей, у которых есть эти симптомы и которые побывали в тропических странах. Важно отметить, что малярия может развиться только через долгое время после путешествия, потому что некоторые виды простейших могут выживать в организме в скрытой форме от нескольких месяцев до 2 лет. Однако чаще всего симптомы малярии проявляются через 10-14 дней после заражения.
У подавляющего большинства инфицированных малярийным паразитом симптомы появляются в течение одного месяца путешествия. Малярия редко проявляется через месяцы или годы после поездки в тропики. Тем не менее, всегда стоит сообщать своему врачу о более ранних, даже отдаленных, посещениях районов, подверженных риску малярии.
Диагноз может быть поставлен только на основании симптомов, но обычно подтверждается анализом крови. Мазки периферической крови чаще всего берут для проверки наличия простейших внутри красных кровяных телец.
У пациента, инфицированного паразитом, также часто встречаются:
анемия, тромбоцитопения, низкий уровень лейкоцитов, повышенный уровень трансаминаз (АЛТ, АСТ), билирубина и лактатдегидрогеназы.
Малярия также может быть подтверждена увеличением печени и селезенки, желтым оттенком кожи и белков глаз, а также темной мочой.
Лечение малярии
Лечение малярии проходит в инфекционных палатах больниц, работающих с тропическими болезнями, и в основном заключается в приеме препаратов, действующих против малярийных паразитов. По рекомендации Всемирной организации здравоохранения в настоящее время в терапии используется комбинация нескольких препаратов.
Поддерживающая терапия включает введение капель для увлажнения организма, жаропонижающих и противосудорожных средств. В тяжелых случаях пациентам требуется респираторная поддержка и диализ.
Как я могу защитить себя от малярии?
Профилактика малярии при поездках в эндемичные районы включает:
использовать жидкость, отпугивающую комаров, спать под москитной сеткой, принимать профилактические противомалярийные препараты.
Малярон — это противомалярийный препарат, который используется как для лечения, так и для профилактики малярии. Он защищает от опаснейшей серповидной чумы. Лечение следует начинать за 24-48 часов до попадания в зону малярии, а затем продолжать в течение всего пребывания и в течение семи дней после выхода из эндемичной зоны.